n. 16 - Fegato grasso
n. 21 - L'alcol resta il vero protagonista in Ticino n. 20 - Le malattie non virali del fegato n.19 - Dosaggio degli analgesici e cirrosi epatica n. 18 - Fegato e farmaci n. 17 - Il carcinoma epatocellulare (HCC) n. 16 - Fegato grasso n. 15 - Malattie epatiche e abuso di sostanze n. 14 - L'epatite B n.13 - L'epatite autoimmune n.12 SARS-CoV-2 (COVID-19) E FEGATO n.11 CEUS (Contrast Enhanced Ultrasound) n.10 Encefalopatia epatica n.9 - Epatite E n.8 - Morbo di Wilson n.7 - Biopsia epatica n.6 - Iperferritinemia nello studio medico n.5 - Epatopatia alcolica n.4 - Fegato grasso n.3 - Trattamento innovativo dell’ascite n.2 - La colangite biliare primitiva n.1 - I nuovi farmaci contro l'epatite CPRIMO PIANO
FEGATO GRASSO: QUANDO PREOCCUPARSI
Quando si parla di “fegato grasso”, si intende un aumentato contenuto di un certo tipo di grassi, i trigliceridi, all’interno delle cellule del fegato. Il nostro fegato funge da "centralina logistica" per il metabolismo a favore del resto del corpo. È il punto d’arrivo di tutto ciò che viene riassorbito dagli alimenti nel nostro tratto digerente. Sistemi di trasporto specializzatati permettono lo smistamento e lo stoccaggio di carboidrati, proteine, grassi e micronutrienti come vitamine e sali minerali. Il fegato trasforma questi nutrienti e li mette a disposizione del nostro corpo garantendo così una fornitura di qualità costante. Nel caso del fegato grasso, sinonimo di steatosi epatica, si osserva un eccessivo stoccaggio di grasso all’interno delle cellule del fegato.
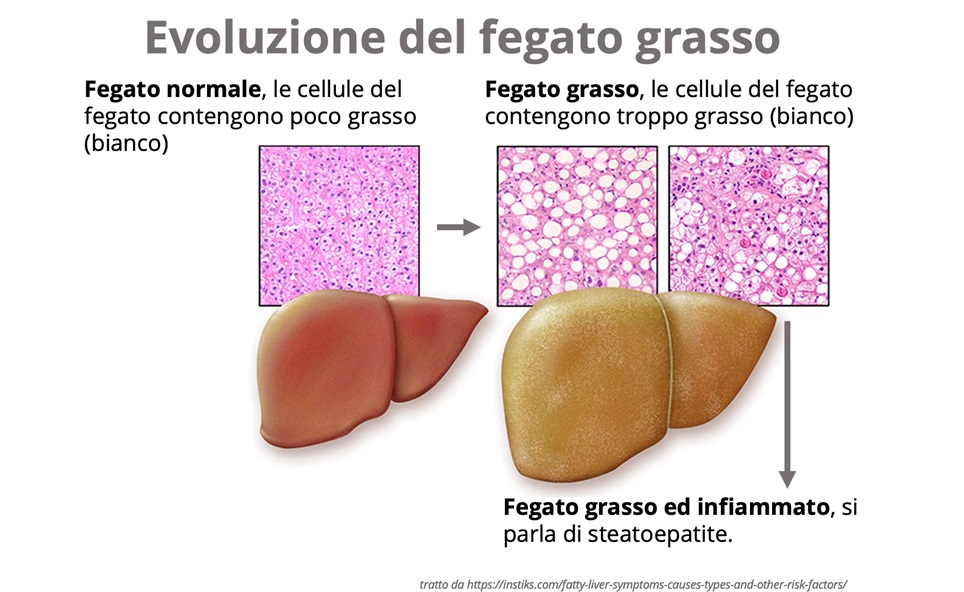
La maggior parte delle persone con un fegato grasso ha unicamente un eccessivo stoccaggio di grasso senza altri problemi. In una parte dei casi però il fegato comincia ad infiammarsi, quindi, si parla di steatoepatite e i valori degli esami del sangue si alterano. Questa forma più aggressiva viene chiamata steatoepatite alcolica, se avviene nel contesto di un eccessivo consumo di alcol, oppure se l’alcol non c’entra, si parla di steatoepatite non alcolica. Con il passare del tempo la funzione dell’organo viene compromessa e può svilupparsi la cirrosi.
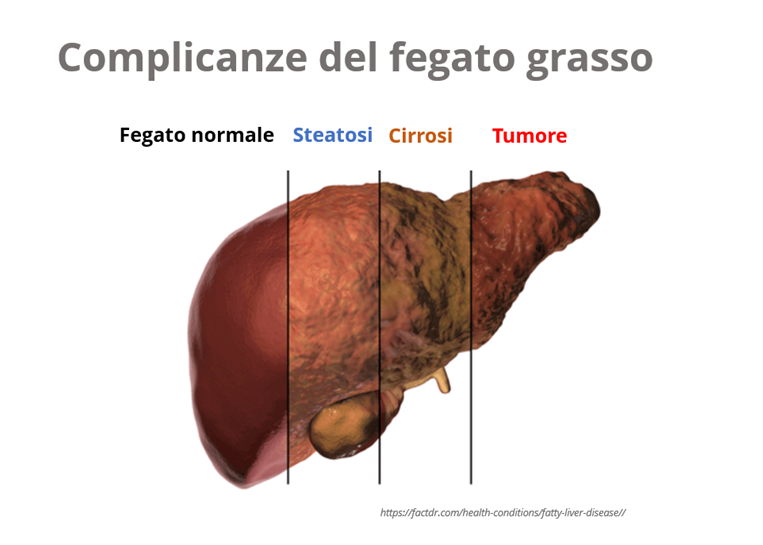
Se la causa dell’infiammazione non può essere trattata con il tempo, la cirrosi del fegato può portare a delle complicanze come l’insufficienza epatica e il tumore al fegato.
Frequenza del fegato grasso e peso per la salute pubblica
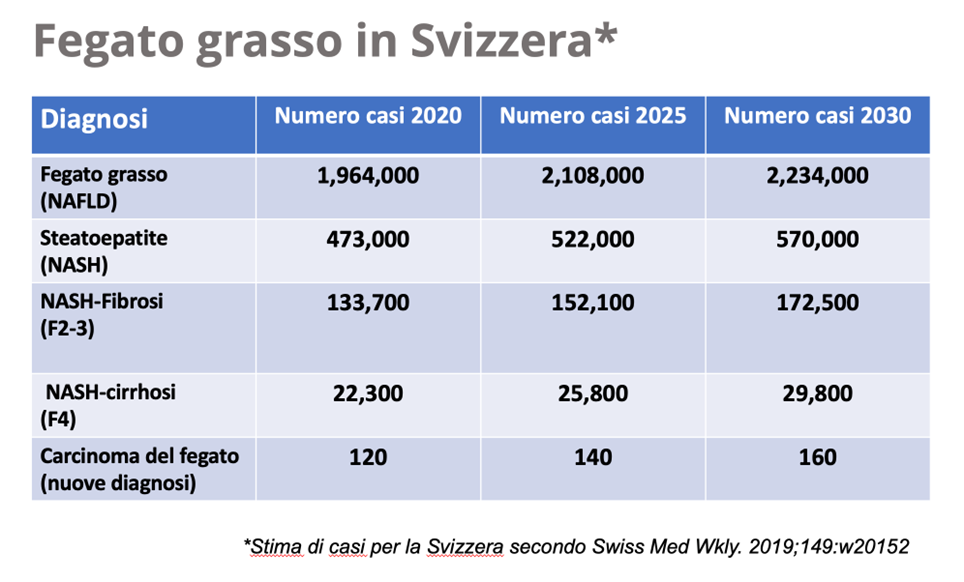
Le malattie associate ad un eccessivo stoccaggio di grasso nel fegato sono di frequente riscontro. Nella nostra popolazione adulta il 30% delle persone ha un fegato grasso. Una parte di loro è a rischio di ammalarsi gravemente, soprattutto se c’è anche un eccessivo consumo di alcool e la presenza di diabete o obesità. Visto che nei paesi occidentali il peso delle persone tende ad aumentare, nel contesto di una sempre maggior sedentarietà e di cattive abitudini alimentari, le proiezioni per i prossimi decenni prevedono che la steatosi epatica e le sue complicanze diventino il problema epatico numero uno.
Conseguenze sul fegato quando contiene troppo grasso
In una parte delle persone con fegato grasso l’organo comincia ad infiammarsi, a cicatrizzarsi (si parla di fibrosi del fegato) e a perdere sempre di più cellule in grado di svolgere le diverse funzioni dell’organo. La conseguenza è lo sviluppo della cirrosi epatica e dei suoi effetti, in particolare la necessità di fare il trapianto e tumori del fegato. Tra i fattori che promuovono il peggioramento della funzione epatica vi sono l’alcool, la sedentarietà e la cattiva alimentazione. Abitudini alimentari particolarmente dannose sono un eccessivo consumo di grassi saturi e grassi di origine animale e vegetale industriale, nonché l’eccessiva assunzione di carboidrati, soprattutto se prodotti con un alto contenuto di zuccheri semplici, in particolare il fruttosio. L’abitudine di bere grandi quantità di bevande zuccherate è particolarmente nociva (bibite gasate zuccherate, the freddo, analcolici, ecc.).
Al di là dei fattori modificabili come il
• consumo di alcol
• il sovrappeso
• la sedentarietà
• l’alimentazione squilibrata
ci sono anche fattori immodificabili.
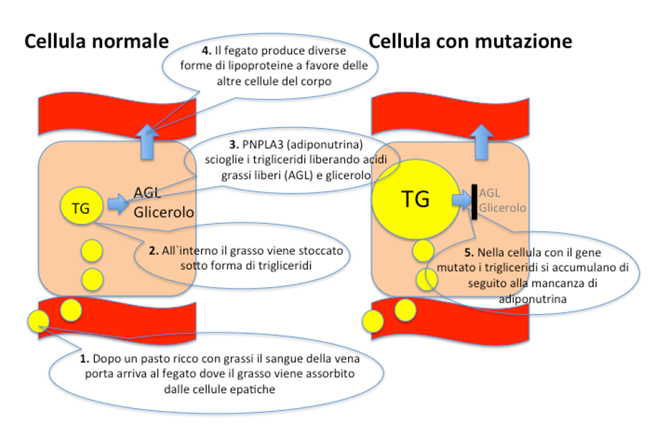
Analisi genetiche confrontando persone con e senza fegato grasso hanno portato all’identificazione di fattori genetici, che possono favorire l’eccessivo accumulo di grasso anche in persone che non hanno i fattori sovra-elencati. Le persone affette da tali varianti genetiche hanno una mutazione nell’enzima adiponutrina che diventa difettosa. Nel fegato normale l’adiponutrina è responsabile dello scioglimento delle goccioline di grasso che si formano dopo un pasto ricco di grassi. I portatori di questo difetto fanno dunque fatica a sciogliere il grasso depositato e sono a maggior rischio di sviluppare la steatosi epatica, la steatoepatite non alcolica, la cirrosi epatica, l’obesità, il diabete e questo ancora di più se consumano eccessive quantità di alcool. Test genetici per l’adiponutrina ed altre varianti genetiche fanno sempre più parte della valutazione specialistica dei pazienti con malattie del fegato particolarmente nei casi di eccessivo stoccaggio di ferro o di grasso e permettono di fare una scelta individualizzata per la cura della singola persona e, in futuro, anche per la scelta dei nuovi trattamenti.

Varianti genetiche e sovraccarico di grasso: l’effetto della mutazione del gene PNPLA3 sulla gestione dei grassi all’interni delle cellule del fegato.
L’evoluzione delle persone affette da fegato grasso
La gran parte delle persone con il fegato grasso non svilupperanno una malattia epatica importante. Visto che il fegato grasso è spesso riscontrato nel contesto di un’ipercolesterolemia (tasso elevato di colesterolo nel sangue), di un diabete o di un’ipertensione arteriosa che mette le persone a rischio di problemi cardio-vascolari, l’attenzione deve anche essere portata al controllo di questi fattori supplementari. Le persone che hanno una steatoepatite non alcolica sono a rischio di sviluppare un’infiammazione del fegato con in seguito la formazione di depositi di cicatrici che portano alla fibrosi del fegato e alla cirrosi, ancor più se bevono eccessivamente alcool. La cirrosi può portare al declino della funzione del fegato, e può essere complicata da sanguinamenti interni, accumulo di acqua in addome (ascite), infezioni e tumori al fegato.
LA PAROLA ALL'ESPERTO
Prof. Dr. med. Andreas Cerny
Direttore Epatocentro Ticino, Medico accreditato Clinica Luganese Moncucco in Medicina Interna
>> Visita il profilo
Come posso accorgermi di avere un problema di fegato grasso?
La steatosi epatica non dà disturbi particolari. Nello stadio avanzato ci possono essere sintomi come per esempio stanchezza, prurito, aumento della circonferenza addominale che non sono specifici e possono anche essere riscontrate in altre circostanze. Di regola gli accertamenti partono dal riscontro di test epatici elevati al controllo di routine presso il medico di famiglia. La steatosi è più frequente nelle persone che consumano regolarmente alcol, in sovrappeso/affette da obesità, con diabete, colesterolo elevato o ipertensione arteriosa. Il medico ordina dei test supplementari per indagare l’origine dei test epatici alterati con esami di laboratorio e con una ecografia del fegato.
Come avviene la diagnosi e la distinzione tra steatosi epatica banale e steatoepatite non alcolica o alcolica?
Avendo riscontrato test epatici elevati al controllo di routine presso il medico di famiglia, il medico poi esegue un’ecografia del fegato che, nel caso della steatosi epatica, evidenzia un fegato che assorbe maggiormente gli ultrasuoni. L’ecografia del fegato è un ottimo strumento per la diagnosi della steatosi del fegato. Il metodo CAP (Controlled Attenuation Parameter) permette una misurazione precisa del tenore di grasso del fegato, a basso costo e in poco tempo, e serve per seguire l’evoluzione nel tempo.
Per fare la distinzione tra steatoepatite non alcolica e steatosi epatica banale occorre, in certi casi, eseguire una biopsia epatica. La biopsia epatica è un gesto minimamente invasivo, che viene svolto sotto controllo sonografico in anestesia locale. La biopsia epatica è il metodo più preciso per la valutazione dello stato del fegato e dà informazioni sul grado della steatosi, sull’intensità dell’infiammazione e sul livello di fibrosi. Un ulteriore metodo che spesso viene applicato per valutare il decorso della malattia consiste nell’eseguire un fibroscan, che permette di valutare il livello di fibrosi in maniera non invasiva, veloce e indolore. Questo test è in pratica un’elastografia e combina un piccolo impulso meccanico con l’ultrasonografia, permettendo di quantificare la fibrosi.
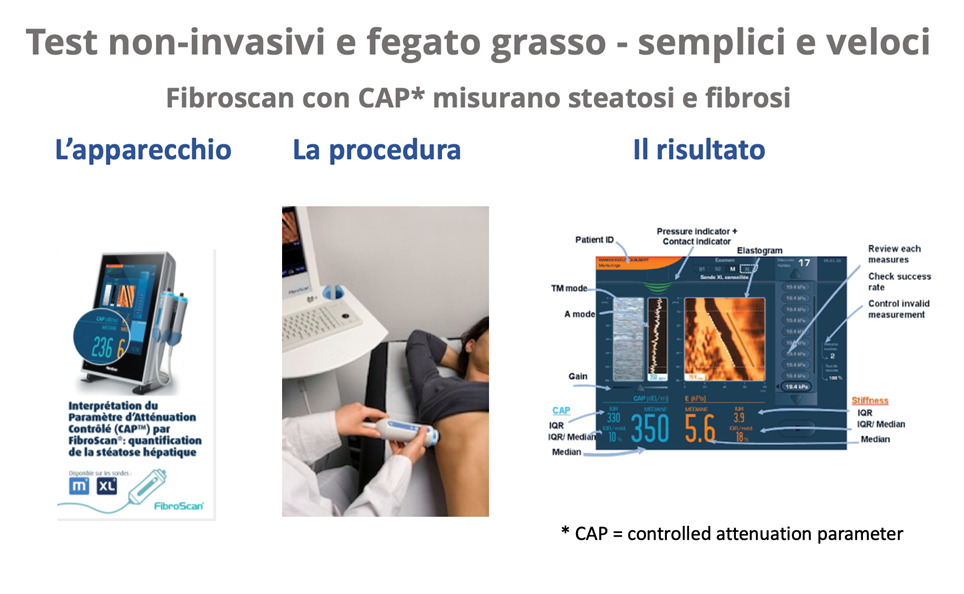
Cosa posso fare se mi viene diagnosticata una steatosi epatica?
In primis, bisogna far fare accertamenti per capire se si tratta di una steatosi epatica associata ad un’altra malattia del fegato. Diverse altre malattie, come per esempio:
• la celiachia,
• la sindrome d’apnea del sonno,
• l’epatite C,
• il morbo di Wilson,
• uso di certi medicamenti a lungo termine
devono essere escluse dallo specialista. In funzione delle cause trovate (che possono essere dei fattori modificabili come un eccessivo peso con alimentazione malsana, un eccessivo consumo di alcool, un’importante sedentarietà oppure dei fattori genetici), la cura mira a rimediare i fattori che hanno portato all’eccessivo stoccaggio di grasso nel fegato. I trattamenti vengono scelti sulla base di accertamenti specifici che hanno permesso una diagnosi precisa, ben definita e vanno seguiti nel tempo.
Quanto alcol posso bere per essere nella “zona verde”?
La risposta giusta varia da persona a persona e dipende dallo stato di salute del fegato e dall’avere o meno un problema di dipendenza psicologica da alcol. Nelle persone con una malattia epatica avanzata o con dei problemi di dipendenza la risposta giusta è l’astinenza completa da alcol. La persona che non ha una malattia avanzata né problemi di controllo del consumo deve sapere che l’alcol contiene tante calorie e così contribuisce al sovrappeso. In più, l’alcol potrebbe interferire con certi farmaci che la persona assume. Di regola una donna sana non dovrebbe bere più di 20 grammi di alcol puro al giorno ed un uomo 30 grammi. 20 grammi di alcol puro sono contenuti in 4 dl di birra 5% e in 1.5 dl di vino 13° gradi. Il medico di famiglia che conosce la persona, la sua storia clinica e i farmaci che essa assume può dare delle raccomandazioni più precise e adatte al singolo caso.
Quali sono i consigli per l’alimentazione?
La cura dell’alimentazione sana parte dall’analisi dello stato di salute globale. Bisogna domandarsi se sussiste sovrappeso/obesità, se ci sono o meno problemi di colesterolo o di sovraccarico di ferro o di ipertensione arteriosa, se sussistono carenze di vitamine e quali sono le intolleranze e preferenze alimentari. Questa valutazione richiede le competenze di una dietista diplomata ASDD.
La seguente tabella propone una valutazione degli alimenti sotto l’aspetto della steatosi e può fungere come spunto di autoriflessione. Basta sottolineare gli alimenti che fanno parte delle abitudini quotidiane e domandarsi se le scelte che appaiano nella colonna degli “Alimenti da evitare” non trovino un’alternativa nella colonna degli “Alimenti consigliati”.
“Aumentare l’attività fisica” cosa vuol dire?
Qualsiasi aumento dell’attività fisica migliora la situazione metabolica: basta fare le scale invece di prendere l’ascensore o uscire la sera per una passeggiata. Sulla base di diversi studi fatti si raccomanda idealmente attività fisica in misura di 150-200 minuti alla settimana divisi in 3 a 5 sedute. Per un esercizio aerobico di intensità moderata è sufficiente camminare a passo veloce, o usare la cyclette. Si osserva una proporzionalità tra esercizio fisico e beneficio per il fegato ma anche per altri aspetti della salute come quello cardiovascolare e muscolare. Si raccomanda una valutazione da parte del medico di famiglia che può dare delle raccomandazioni individualizzate.
Ci sono delle cure farmacologiche che possono migliorare la steatoepatite non-alcolica?
Per le forme genetiche e nei casi in cui i fattori che portano alla steatosi non sono modificabili, entra in linea di conto la possibilità di somministrare la vitamina E, che in certi pazienti ha un effetto antinfiammatorio bloccando o almeno rallentando il decorso naturale della steatoepatite non alcolica.

Quali sono le prospettive per il futuro?
La ricerca nel campo della steatosi epatica e dei disturbi correlati è molto attiva. La prevenzione mirata a migliorare le proprie abitudini acquisita a casa e a scuola deve essere affiancata da una maggiore consapevolezza della popolazione di uno stile di vita sano. Le offerte di un’alimentazione sana devono migliorare soprattutto laddove la persona non ha scelte come le mense scolastiche o al lavoro. Bevande alcoliche non possono essere meno care dell’acqua minerale. Test non-invasivi per la diagnosi della steatoepatite sono in via di sviluppo rendendo il depistaggio più semplice. Nella ricerca fondamentale dobbiamo capire meglio il meccanismo che conduce al danno epatico per poter sviluppare dei trattamenti più mirati. Diversi tipi di medicamenti sono in via di sviluppo, come per esempio delle molecole che correggono i processi infiammatori all’interno del fegato o medicamenti che rallentano la fibrosi. In certi casi, dove la malattia è associata ad un’obesità importante anche il by-pass gastrico può essere un’opzione che porta al miglioramento della situazione epatica.
Dove trovo maggior informazioni?
Per gli operatori sanitari:
• Linee guida emanate dalla Associazione Europea per lo studio del fegato
• Linee guida emanate dalla Associazione Italiana per lo studio del fegato
Per i pazienti:
• Il medico di famiglia
• Società Svizzera di Nutrizione
FOCUS
Epatite B: prevenzione della trasmissione da madre a figlio.
Clicca qui per approfondire il tema e scoprire i risultati dello studio.
AGENDA
Save the date!
4TH SWISS AUTOIMMUNE LIVER DISEASE MEETING –
21- 22 SETTEMBRE 2023, AULA MAGNA USI LUGANO.
Tutte le info su:
swissautoimmuneliver.com
FORMAZIONI
Consulta il calendario aggiornato delle formazioni 2023 organizzate della Fondazione Epatocentro Ticino:
Scaricalo qui