Il bollettino del fegato n.10
n. 20 - Le malattie non virali del fegato n.19 - Dosaggio degli analgesici e cirrosi epatica n. 18 - Fegato e farmaci n. 17 - Il carcinoma epatocellulare (HCC) n. 16 - Fegato grasso n. 15 - Malattie epatiche e abuso di sostanze n. 14 - L'epatite B n.13 - L'epatite autoimmune n.12 SARS-CoV-2 (COVID-19) E FEGATO n.11 CEUS (Contrast Enhanced Ultrasound) n.10 Encefalopatia epatica n.9 - Epatite E n.8 - Morbo di Wilson n.7 - Biopsia epatica n.6 - Iperferritinemia nello studio medico n.5 - Epatopatia alcolica n.4 - Fegato grasso n.3 - Trattamento innovativo dell’ascite n.2 - La colangite biliare primitiva n.1 - I nuovi farmaci contro l'epatite CPRIMO PIANO
L’encefalopatia epatica o encefalopatia porto-sistemica è una sindrome caratterizzata da uno stato mentale alterato, comprendente disturbi neurologici della sfera comportamentale, cognitiva e motoria, in associazione con insufficienza epatica acuta o cronica.
Tale patologia presenta una complessa patogenesi che non è ancora del tutto chiarita.
La prevalenza dell’encefalopatia epatica al momento della diagnosi di cirrosi è:
- 10% -14% in generale
- 16% -21% nei pazienti con cirrosi scompensata
- 10% -50% in pazienti con shunt portosistemico intraepatico transgiugulare (TIPS)
- 30-40% nella vita di un paziente cirrotico
- Si verifica in tutti i casi di insufficienza epatica fulminante
LA PAROLA ALL'ESPERTO
Dr. med. Andrea Griffa
Medico accreditato, Epatocentro Ticino
>> Visita il profilo
FISIOPATOLOGIA
Nella deviazione porto-sistemica, i prodotti assorbiti a livello intestinale che verrebbero altrimenti metabolizzati dal fegato, entrano nella circolazione sistemica e raggiungono il cervello causando tossicità in particolare per la corteccia cerebrale. Le sostanze che causano la tossicità cerebrale non sono conosciute in modo preciso. L'ammonio, un prodotto del catabolismo delle proteine, è un'importante causa, ma possono contribuire anche altri fattori (p. es., alterazioni nei recettori cerebrali delle benzodiazepine e nella neurotrasmissione da parte dell'acido gamma-aminobutirrico). Solitamente, i livelli sierici degli aminoacidi aromatici sono alti e quelli degli aminoacidi a catena ramificata sono ridotti.
MANIFESTAZIONI CLINICHE
L'encefalopatia epatica produce un ampio spettro di manifestazioni neurologiche e psichiatriche non specifiche.
- Sintomi più lievi: minimi deficit di attenzione, lieve danneggiamento della memoria di lavoro, della velocità psicomotoria e della capacità visuospaziale.
- Sintomi piu’ avanzati: apatia, irritabilità e disinibizione, progressivo disorientamento spazio-temporale, comportamenti inappropriati, evidenti alterazioni nella coscienza e nella funzione motoria. Frequenti disturbi del ciclo sonno-veglia con eccessiva sonnolenza diurna. Possibilità di progressione dei sintomi sino allo stato confusionale acuto con agitazione o sonnolenza, stupore e, infine, coma. Il recente congresso ISHEN (International Society for Encephalopathy and Nitrogen Metabolism) pone l'insorgenza di disorientamento o di asterix come l’esordio dell’encefalopatia epatica.
- Anomalie del sistema motorio: ipertonia, iperreflessia, segno positivo di Babinski ( i riflessi tendinei possono persino scomparire nel paziente comatoso). Rari deficit neurologici focali transitori e rare convulsioni.
- Disfunzioni extrapiramidali: ipomimia, rigidità muscolare, bradicinesia, ipocinesia, monotonia e lentezza della parola, tremore parkinsoniano e discinesia con movimenti volontari ridotti.
- Asterixis. Non si tratta propriamente di un tremore, ma di un mioclono negativo costituito dalla perdita del tono posturale. E’ spesso presente negli stadi precoci. È facilmente suscitato da azioni che richiedono un tono posturale, come l'iperestensione dei polsi con dita separate.
- La mielopatia epatica è una forma probabilmente correlata a uno shunt portocavale marcato e di lunga durata, caratterizzata da gravi anomalie motorie. Casi di paraplegia con spasticità progressiva e debolezza degli arti inferiori con iperreflessia e alterazioni mentali (persistenti o ricorrenti) relativamente lievi sono stati riportati e non rispondono alla terapia standard, compreso l'abbassamento dei livelli di ammoniemia, ma possono regredire con il trapianto di fegato.
CLASSIFICAZIONI
1. Classificazione secondo la malattia di base:
- Tipo A: derivante da insufficienza epatica acuta
- Tipo B: derivante prevalentemente da shunt porto-sistemico o TIPS
- Tipo C: derivante dalla cirrosi
Le manifestazioni cliniche di tipo B e C sono simili, mentre il tipo A ha caratteristiche distinte e, in particolare, può essere associato ad un aumento della pressione intracranica e ad un rischio di ernia cerebrale.
2. Classificazione secondo sintomi:
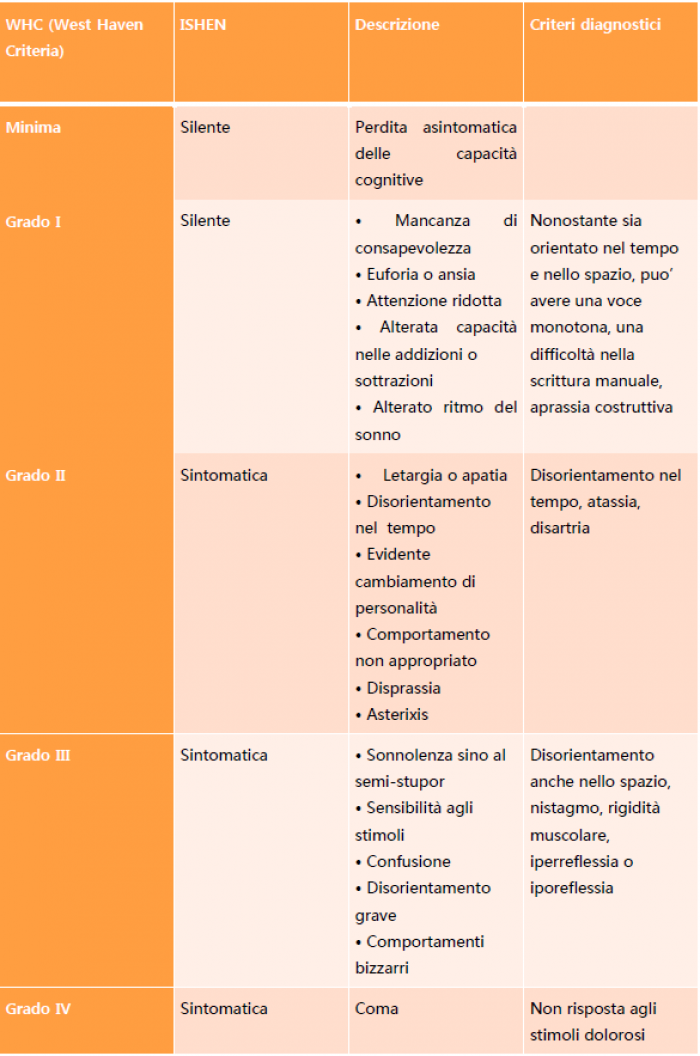
3. Classificazione secondo i fattori scatenanti e frequenza decrescente
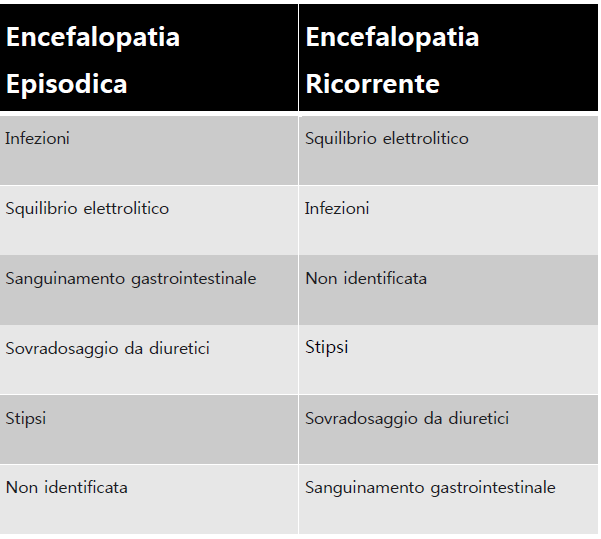
Ricorrente: indica attacchi di encefalopatia epatica che si verificano con un intervallo di tempo di 6 mesi o meno. Episodica: attacchi di encefalopatia epatica che si verificano saltuariamente.
DIAGNOSI
1. Valutazione clinica
2. Esclusione delle patologie in diagnosi differenziale :
- Diabete tipo 2: ipoglicemia, chetoacidosi, sindrome iperosmolare, acidosi lattica
- Alcool: intossicazione, astinenza, sindrome di Wernicke
- Farmaci: benzodiazepine, neurolettici, oppiacei
- Infezione del CNS
- Disturbi elettrolitici: iponatriemia e ipercalcemia
- Epilessia non convulsiva
- Disturbi psichiatrici
- Sanguinamento intracranico e ictus
- Insufficienza multi organo
- Demenza, lesioni cerebrali : traumatico, neoplasie, idrocefalo normoteso
- Apnea ostruttiva del sonno
A tal riguardo un imaging cerebrale di solito fa parte del workup diagnostico del primo episodio di encefalopatia (TC O RMN).
3. Elettroencefalogramma e test psicometrici (l’uso dei test psicometrici è limitato poichè la maggior parte sono molto dispendiosi di tempo e poco specifici):
- Number connection test (Test di Reitan): test psicometrico semplice e riproducibile (https://anthc.org/wp-content/uploads/2017/05/Numbers-Connection-Test.pdf )
- “StroopTest “di Encephalapp è un applicazione disponibile per iOS che permette di valutare la funzione cognitiva rapidamente (www.encephalapp.com)
4. Ammoniemia
- Livelli elevati di ammoniemia sierica hanno un valore diagnostico, prognostico o di stadiazione limitato nei pazienti con encefalopatia epatica. Tuttavia, nel caso in cui l’ammoniemia risultasse normale in un paziente con sospetta encefalopatia, la diagnosi dovrebbe essere messa in discussione.
TERAPIA
Al momento, solo gli episodi di encefalopatia sintomatica vengono regolarmente trattati, sebbene recenti trial mostrino che trattare anche i pazienti affetti da encefalopatia silente possa prevenire l’insorgenza di un primo episodio di encefalopatia sintomatica e contemporaneamente migliorare la qualità di vita.
Tre sono le opzioni terapeutiche:
A. I disaccaridi non assorbibili, come il lattulosio (Duphalac ®, Rudolac®, Gatinar®) o lattilolo (Importal® ) che permettono di acidificare il contenuto colico prevenendo l’assorbimento di ulteriore ammonio. Producono inoltre una diarrea osmotica che aiuta ad eliminare cataboliti dell’azoto ed i batteri, modificando la flora batterica, privilegiando i Lattobacilli rispetto ai batteri produttori di ureasi. Dosaggio di lattulosio: da 20 a 30 ml di sciroppo di lattulosio BID-QID fino a quando vengono prodotti almeno due movimenti intestinali con feci liquide o morbide al giorno. Successivamente, il dosaggio viene titolato per ottenere da due a tre movimenti intestinali al giorno. Nella fase acuta dosaggio: 30 ml ogni 3 ore fino ogni 4, 6, 8 ore man mano che si iniziano ad avere movimenti intestinali. A complemento di tale terapia puo’ essere affiancato l’utilizzo di Isocolan ® 2 bustine in 1 litro di acqua a scopo di pulizia intestinale. Dosaggio di Lattilolo soluzione: la dose iniziale raccomandata è compresa tra 0,75 e 1,05 ml / kg di peso corporeo, da suddividere in 3 assunzioni quotidiane.
B. Alcuni antibiotici, come la rifaximina ( Xifaxan ® 550 mg cpr ) o Neomicina . Entrambi i farmaci possono essere utilizzati per mantenere la remissione nei pazienti che hanno già sperimentato uno o più attacchi di encefalopatia conclamata. Dosaggio: Rifaximina 550 mg BID. Se la Rifaximina o Neomicina è poco tollerata si puo’ procedere con il Metronidazolo 250 mg TID. Nella confederazione Svizzera la Rifaximina presenta una limitatio secondo la quale “tale farmaco deve essere prescritto in pazienti affetti da cirrosi epatica > 18 aa sottoposti a terapia con disaccaridi non riassorbibili, per diminuire la frequenza degli episodi di encefalopatia epatica ”.
C. Trapianto di fegato (LT). L'encefalopatia epatica di per sè non è considerata un'indicazione per il trapianto, a meno che non sia associata a ridotta funzionalità epatica. Tuttavia, si verificano casi in cui tale condizione compromette gravemente la qualità della vita del paziente e non può essere migliorata nonostante una terapia medica massimale: questi pazienti possono essere candidati al trapianto a dispetto di una funzionalità epatica conservata (tali casi vanno presentati per l’ottenimento di una “MELD-exception”).
Sono state però proposte anche altre terapie, come gli aminoacidi a catena ramificata orale (BCAA), L-ornitina L-aspartato (LOLA) per via endovenosa (IV), gli scavenger metabolici dell’ammoniaca ( fenilacetato di ornitina, glicil-fenilbuty rate (GPB), gli inibitori della glutaminasi (ex Neomicina). In ospedale, un sondino nasogastrico può essere utilizzato per somministrare te-rapie orali in pazienti che non sono in grado di deglutire o che hanno un rischio di aspirazione o che presentano uno stato comatoso.
NUTRIZIONE
Circa il 75% dei pazienti con encefalopatia epatica soffre di malnutrizione proteico-calorica da moderata a grave con perdita di massa muscolare. Vi è consenso sul fatto che occorre evitare un’ alimentazione a basso contenuto proteico in tali soggetti. L’apporto proteico quotidiano deve essere circa 1,2 mg/kg/die, principalmente da fonti vegetali. La sostituzione di proteine a base di latte o vegetali e l'integrazione con BCAA è preferibile. Esistono formulazioni nutrizionali arricchite con BCAA orale che generalmente migliorano l’encefalopatia e in generale lo stato nutrizionale dei pazienti con cirrosi (Fresubin Hepa ®).
IDONEITÁ ALLA GUIDA
I pazienti con encefalopatia epatica sono a maggior rischio di compiere violazioni del codice della strada (4) o di provocare incidenti della circolazione già dal grado minimo della classificazione WHC. Tali pazienti peraltro, sono anche a maggior rischio di provocare o subire incidenti, qualora svolgessero dei lavori a rischio. E’ importante chiarire questi aspetti sia con i pazienti che i famigliari e prendere misure precauzionali adeguate.
BIBLIOGRAFIA:
1. Hepatic encephalopaty 2018: a clinical guideline by the Italian association for the study of the liver (2018). Sara Montagnese, Francesco Paolo Russo, Piero Amodio, Patrizia Burra, Antonio Gasbarrini, Carmela Loguercio, Giulio Marchesini, Manuela Merli, Francesca Romana Ponziani, Oliviero Riggio, CarmeloScarpignato. DOI: https://doi.org/10.1016/j.dld.2018.11.035
2. Treatment of patient with Cirrohosis (2016). Phillip S. Ge, M.D., Bruce A. Runyon, M.D. N. Engl. J. Med2016;375:767-777 DOI: 10.1056/NEJMra1504367
3. Hepatic Encephalopathy in Chronic Liver Disease: 2014 Practice Guideline by the European As-sociation for the Study of the Liver and the American Association for the Study of Liver Diseases (2014). Hendrik Vilstrup, Piero Amodio, Jasmohan Bajaj, Juan Cordoba, Peter Ferenci, Kevin D.Mullen, Karin Weissenborn,Philip Wong. 08 July 2014|https://doi.org/10.1002/hep.27210|
4. Minimal hepatic encephalopathy: a vehicle for accidents and traffic violations. Bajaj JS1, Ha-feezullah M, Hoffmann RG, Saeian K. Am J Gastroenterol. 2007 Sep;102(9):1903-9. Epub 2007 Jul 19.
IN AGENDA
3rd Swiss Autoimmune Liver Disease Meeting 2020
13-14 marzo 2020
Lugano - USI, Auditorium
Ulteriori info e il programma preliminare del convegno disponibili sul sito
swissautoimmuneliver.ch
IN EVIDENZA
Le presentazioni e gli interventi utilizzati in occasione del Simposio svizzero sull'epatite tenutosi a Berna lo scorso 2 dicembre sono disponibili sul sito di Hepatitis Schweiz.
FORMAZIONE
Gli incontri formativi proposti dalla Fondazione Epatocentro Ticino per il 2020.
Scarica il calendario